Man bör, när man skriver en vetenskaplig bok, vara försiktig med att använda termer som ”modern” i titeln. Boken kan finnas kvar i många årtionden, eller till och med århundranden, och innehållet kommer med stor sannolikhet att bli omodernt förr eller senare.
Jag fick tag i boken Psykiatri i vår tid av E. B. Strauss – fjärde upplagan från 1965. E. B. Strauss är (var?) enligt baksidan ”en av Englands ledande psykiater…”
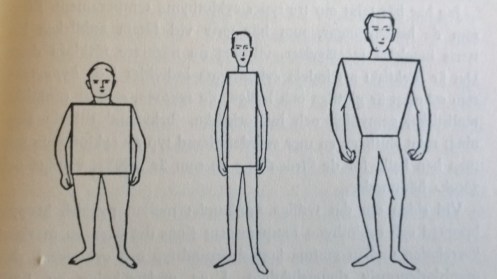
Jag har inte läst hela boken men fastnade för stycket om kroppsbyggnad och temperament. Som boken beskriver det var ämnet aktuellt för femtio år sedan och det handlar om att ställa psykiatriska diagnoser, eller riskfaktorer för att drabbas av psykisk sjukdom, utifrån en människas kroppsbyggnad.
Strauss tar upp att det fanns flera olika typologiska system (system för att länka kroppstyp till personlighetsdrag) men tar framför allt upp det system som beskrivits av Ernst Kretschmer, professor i Psykiatri och Neurologi. I motsats till övriga system beskrivs Kretschners som vetenskapligt underbyggd, via observationer som är ”fullt accepterade i hela världen”.
Kretschmer tar upp tre huvudsakliga kroppstyper, den pykniska (satta), leptosma (magerlagda) och den atletiska.
Följande karaktärsdrag anses vara förknippade med de olika typerna – några citat från boken:
Pyknisk: ”Ungefär 94% av alla pykniker uppvisar ett i huvudsak cyklothymt temperament”, d.v.s. växlar mellan glättighet och melankoli. (Det vi idag skulle kalla bipolärt spektrum)
Leptosom: ”Ca 70% av alla leptosoma individer har ett schizotymt temperament” d.v.s. hyperkänsliga eller som Strass uttrycker det: ”ömtåliga som en mimosa”. Vi läser vidare att det finns en tydlig korrelation mellan leptosom kroppsbyggnad och schizofreni. ”I en serie av 5233 schizofrena patienter hade 50,3% leptosom kroppsbyggnad…”
Atletisk: Här är sambanden inte så märkbara eller fullt klarlagda får vi veta. Dock finns det visst samband med det viskösa temperamentet. De atletiska har svårt at få saker ur händerna och ”kännetecknas av en sorts tröghet”
Boken är femtio gammal. Jag har aldrig hört talas om denna typ av diagnostiska resonemang, varken under min utbildning eller min tjänstgöring. Det är väl en del av psykiatrisk historia som vi inte är särskilt stolta över.
Framför allt manar det till stor ödmjukhet. Vad uttalar vi med självklarhet idag, i vår tid, som framtidens psykiatriker kommer att skaka på huvudet åt?
En nyhet som gjorde mig glad och stolt var denna nominering till årets banbrytare.
Tidningen Dagens Medicin delar ut priset Guldskalpellen i tre olika kategorier.
Förutom att jag är glad och stolt så uppskattar jag ironin, då jag i ett tidigare inlägg noterat att den som har tid att vinna kvalitetspris, jobbar för lite.
Skulle jag och personalen råka vinna så är det väl bara att kavla upp ärmarna och sluta slöa.
Avgörs i slutet av Maj
Noterar följande sunda nyhet.
Frankrike förbjuder smala modeller
Nyheten handlar om att Frankrike lagstiftar mot att anlita modeller med ett BMI under 18, med hot om både böter och fängelse för den som bryter lagen.
Nu tror jag inte avmagrade modeller är den enda orsaken till anorexia nervosa hos unga kvinnor. Det kanske inte ens är den viktigaste orsaken. Men jag ser det som mycket sunt att det blir en lagstiftning mot ett direkt osunt ideal, och jag menar att Sverige borde följa exemplet.
Jag kan heller inte hålla med om rubriken. Frankrike lagstiftar mot osunt magra ideal. BMI 20 är smalt. BMI 18 är avmagrat. BMI 17 är gränslandet för anorexia nervosa. Och rent estetiskt finns det ingen som helst orsak till att behålla idealet. Nej, kläder sitter inte bättre på en person med BMI 17.
I Gårdagens SMP passar landstingspolitiker Suzanne Frank på att göra politik av de odefinierade uppgifterna från universitetet, att bemötandet på allmänpsykiatriska avdelningen skulle vara bristande.
”Det är klart att det är ett underbetyg till verksamheten. Och då tar jag ändå inte i.” konstaterar Frank och fortsätter ”Risken är att det blir en nedåtgående spiral om man inte omedelbart vidtar åtgärder, vilket jag vet att man gör. Men det måste göras kraftfullt.”
Frank plockar fram idén att flytta Psykiatrin till centrallasarettet, som lösning på problemet. Igår har hon nämligen kommit på att orsaken att flytta psykiatrin egentligen var ett sätt att bryta den kultur som finns inom psykiatrin. ”Hon menar vidare att det finns en rådande kultur inom vissa delar av psykiatrin som tillhör en förlegad tid. Ett sätt att försöka bryta med denna kultur, menar Suzanne Frank, var en av huvudanledningarna till att alliansen beslutade att flytta vuxenpsykiatrin från Sigfridsområdet till centrallasarettet”
Det här hade naturligtvis kunnat vara trovärdigt om det hade nämnts för ett år sedan.
För mig är den politiska retoriken lite svår att förstå sig på. Jag kommer ju från en tradition där man först tar reda på fakta och sedan uttalar sig.
Lustigt nog kommer svaret på utspelet redan idag, på SMPs seriesidor:

Rekommenderar inblandade att ta tio djupa andetag, ta reda på vad som har hänt och därefter agera.
I lördagens (14/3) SMP kunde man läsa följande rubrik:
Inga fler studenter till allmänpsyk i pappersversionen och,
Patienter bemöts illa
- praktikplatser dras in i nätversionen.
Det låter allvarligt.
Det handlar om sjuksköterskestudenter som upplevt dåligt bemötande då de varit ute på praktik inom psykiatrin. ”Personal inom vuxenpsykiatrin bemöter patienter så illa att Linnéuniversitetet nu slutar skicka studenter för praktik på den allmänpsykiatriska avdelningen”
Det här är ju den avdelning där jag är läkare. Vad är det som har hänt, och varför har inte jag märkt något? Är det jag som har ett dåligt bemötande av patienter, utan att jag vet om det?
Verksamhetschefen pudlar i SMP. I det här läget finns det inget annat för verksamhetschefen att göra. Han utlovar ”krafttag kring bemötandet på enheten”.
Men vad är det egentligen som har hänt?
På en arbetsplats där människor vårdar människor kommer det väl alltid att förekomma meningsskiljaktigheter, förflugna ord och dumma kommentarer i stundens hetta. Det går för det allra mesta lugnt och städat till, även på psykiatriska avdelningar. Trots det har jag själv blivit både hotad, anklagad, förolämpad och tagit emot någon snyting som läkare. Personal utsätts oftare för detta, även om det inte tillhör vardagen för dem heller. Jag är också medveten om att personal kan ta till dumma eller kränkande uttryck, mot varandra och mot patienter, kanske som ett uttryck för egen frustration. Alla, som varit i kontakt med psykiatri (som patient, närstående eller personal)vet att det kan uttryckas saker, som inte är genomtänkta och som inte tas väl emot.
… men det är väl inte bara det som har hänt. Som jag ser det är det skillnad på en ogenomtänkt dumhet som kommer ur munnen och ett genomgripande mönster av låg respekt för andra människor.
Uppgiften att universitetet drar in praktikplatser fick vi på enheten för tre och en halv vecka sedan. Sedan dess har samtlig personal frågat sig själva; -”Är det något jag har sagt som har uppfattats som dåligt bemötande?”
Det har förts en dialog med universitetet där man har önskat information om vad som egentligen har hänt, men universitetet har valt att inte lämna någon information. Det lär vid ett tillfälle, i ett personalutrymme (inte till någon patient), ha sagts en dum och onödig kommentar angående en annan kultur – men det är all information vi har fått på tre och en halv vecka.
Universitetet menar också att problemen funnits under en längre tid, men man har inte sagt något förrän nu – åtminstone inte något som nått mina öron.
Vi sitter alltså i en situation där det ska tas krafttag mot en situation som inte är definierad. Undrar hur man har tänkt att utvärdera det?
Nu vill jag inte förringa problemet. En patient ska självklart bli respektfullt bemött inom vården. Med rätt insatser kan man som arbetsgivare minska onödiga meningsskiljaktigheter och förekomsten av dumma kommentarer. Rätt sätt att göra är att höja professionaliteten inom personalgruppen. Personal med gott professionellt självförtroende är betydligt mindre benägna att göra övertramp jämfört med personal som känner att kompetensen eller stödet från organissationen sviktar.
Kliniken har sedan tidigare redan börjat planera för den viktigaste satsningen gällande gott bemötande. En storsatsning på basutbildning, framför allt riktad mot avdelningspersonal. Detta hedrar kliniken och är rätt sak att göra. Det förbättrar både kompetens och bemötande.
Ett ”krafttag” för att åtgärda ett odefinierat bemötandeproblem är fel väg att gå. Det genererar bara löje och frustration (vilket i värsta fall kan generera ett sämre bemötande).
Jag ser det som rimligt att vänta med krafttagen tills universitetet har definierat vad som har hänt. Man hade kunnat förvänta sig att universitetet redan hade definierat detta innan de fattade nuvarande beslut.
Ett fenomen inom psykiatri, inte minst när man behandlar människor med själskadebeteende är ”splitting”. Splitting innebär att personalgruppen, på en avdelning delas upp i två (eller fler) grupperingar där man bråkar om vad som är bästa omhändertagandet för en patient. Självdestruktiva tycks ha en särdeles bra förmåga att orsaka splitting inom personalgruppen, och fenomenet kan få orimligt stora proportioner.
Små skillnader i åsikter växer till ohanterliga konflikter. Det finns få tillfällen när personal beter sig så oprofessionellt som när de drabbats av splitting.
Varför uppstår splitting?
Den klassiska förklaringen är den självdestruktive patientens (inte sällan med en emotionellt instabil personlighet) tendens att dela upp människor i omvärlden i svarta och vita. Detta har ingenting med hudfärg att göra utan man menar att den emotionellt instabile har väldigt starka känslor där vissa i omgivningen blir väldigt omtyckta (vita) medan andra blir påtagligt illa omtyckta (svarta).
Genom att den självdestruktive söker sig till viss personal medan de utesluter annan personal så menar man att det är den självdestruktive som orsakar splittingen.
Den förklaringen är bara en teori och jag tror att den förklaringen är fel. Man kan nämligen ställa upp en annan teoretisk förklaring och testa vad som händer med splittingfenomenet.
På grund av sina instabila känslor så har den självdestruktive ofta svårt att bygga upp en egen ansvarsförmåga. Detta är en slutsats de har dragit genom sina erfarenheter under uppväxten. Genom flera misslyckanden så har de lärt sig att det ofta blir fel när de försöker ta ansvar. De egna känslorna förråder dem och de kan inte fullfölja det de hade tänkt sig (vilket leder till omvärldens ogillande och en nedsatt självkänsla hos personen själv).
Inom vården, på en psykiatrisk vårdavdelning, behöver inte den självdestruktive ta ansvar. Det är personalens jobb att ta ansvar. För den som har svårt att ta ansvar, och inte tror sig kunna ta ansvar, är detta en ideal miljö och den enda möjligheten att få stanna i denna trygga miljö är att må dåligt/ha självmordstankar/skada sig själv.
Från personalens perspektiv blir detta ett omöjligt dilemma. Det går inte att ta ansvar för en annan människas val mot dennes vilja – det är omöjligt. Om den självdestruktive väljer att skada sig så anser samhället, med IVO i spetsen, att det är personalens fel. Det finns två sätt för personalen att agera i detta fall:
1. Man kan försöka hota/kräva/bestämma över patienten och vara hård i sitt bemötande och hoppas att man ska kunna skrämma patienten till att välja kloka beslut. eller:
2. Man kan fjäska/dalta/köpslå med patienten och vara vek i sitt bemötande och hoppas att man ska bli kompis med patienten så att denne väljer kloka beslut.
(Jag väljer medvetet värdeladdade ord av pedagogiska skäl)
På detta sätt delas personalen upp i en grupp som arbetar enligt första modellen och en grupp som arbetar enligt andra modellen. Dessa modeller går inte ihop vilket leder just till splitting, Personalen ägnar mer tid åt att bråka med varandra än att hjälpa patienter. Det är alltså inte patienten som orsakar splitting utan den märkliga idén att psykiatripersonal har ansvar för andra människors (patienters) val.
Hur vet jag då att denna teori stämmer?
Jo. Om man på en avdelning arbetar med förutsättningen att alla människor är ansvariga för a sina egna val, så uppstår inte splitting.
När en patient väljer att skada sig så gör man ingen händelseanalys för att peka ut vilken personal som gjorde fel. Man försöker inte hitta på nya rutiner för att hindra personalen att göra nya fel. Man accepterar att patienten utnyttjade sin mänskliga rättighet att fatta egna beslut, även om det var ett beslut som man som vårdgivare inte tyckte var det bästa.
Detta innebär inte att patienten ska straffas på något sätt. Man kan, som personal, mycket väl hjälpa till med omläggning av sår och uttrycka sympatier för att patienten har ont.
Patienten bör naturligtvis skrivas ut från avdelningen under minst 24 timmar. Meningen med avdelningsvården är ju att patienten inte ska skada sig själv och självskadan visar ju att vårdtiden inte fungerade. Lika självklart bör patienten vara välkommen tillbaka vid nästa tillfälle.
Jag har hört flera argument som menar att det är en hård och kall inställning att förvänta sig att patienter kan ha ett eget ansvar. I verkligheten blir resultatet tvärt om. Personalen delas inte upp i olika grupperingar. Personalen behöver inte vara rädda för självdestruktiva och försöka undvika att vårda dessa. Personalen kan ha tid att uppmärksamma patienter för det patienten behöver uppmärksamhet för.
Patienterna är vanligen också nöjda. De flesta självdestruktiva tycker det är än mer ångestskapande att personal pekas ut som ansvariga för deras handlingar. Och ångest hos den självdestruktive genererar mer självskador.
Antisociala patienter är inte nöjda, då de tycker det är bra att andra människor tar ansvar för deras beteende. Mitt huvudsakliga arbete är dock inte att göra antisociala människor nöjda.
Det är alltså inte den självdestruktive som orsakar splitting – det är vårdens ansvarsuppdelning – och det är något som vården kan och bör ändra på.
Dagens psykiatrinyhet är ett förslag från folkhälsomyndigheten om att införa bredare utredningar efter unga människors självmord. Tack och lov är det fortfarande mycket ovanligt att unga människor tar sitt liv, det är betydligt vanligare hos äldre. Orsaken till förslaget är dock att, medan de äldres självmordsfrekvens har sjunkit sedan 70-talet så ligger ungas frekvens relativt stabilt. Beroende på hur man räknar kan man även se en svag uppåtgående trend.
Bör man utreda självmord hos unga, med en mer utökad utredning (jämfört med utredningen efter självmord hos äldre)?
För att förklara min inställning vill jag först förtydliga: Att utreda samband och hitta orsaker är inte samma sak!
Om utredningar skulle ge oss svar som kunde leda oss vidare till åtgärder, som minskar antalet självmord, så är jag den förste att betona vikten av sådana utredningar.
Men, efter femton års utredningar av självmord inom psykiatrin, vet vi ju att man hittills aldrig hittat några orsaker, och heller inte några samband som lett oss vidare till åtgärder som har kunnat minska antalen självmord i landet. Det enda man har lyckats med när det gäller utredningar inom psykiatrin är att utpeka enskilda medarbetare, som ansvariga för patienters död, och att kräva en mängd rutiner för att visa att något händer.
När folkhälsomyndigheten nu föreslår utökade utredningar så blir jag mest missmodig. Ska detta leda till att vi nu kan peka ut medarbetare, också utanför sjukvården (kommunen, skolan…) och skriva ännu mer rutiner?
”Det handlar inte om att skuldbelägga och klandra personer i omgivningen…” menar Ida Erixon på Folkhälsomyndigheten. Det är vad IVO brukar hävda också, innan de påtalar vilken medarbetare som brustit i rutiner.
Jag skulle hellre börja i andra ändan. Varför inte utreda varför IVO, och tidigare kontrollmyndigheter, har misslyckats med sitt uppdrag att minska antalet självmord i landet? Vad gör IVO för fel med nuvarande händelseanalyser och utredningar?
Svaret är följande:
1: Man ser orsakssamband som inte finns.
2: Man skapar en rutin som visserligen kanske hade förhindrat det unika fallet (som redan har inträffat och inte längre kan förhindras) men som inte säger något om framtida händelser.
Är det detta folkhälsomyndigheten vill att man nu ska göra hos unga?
Uppmärksammades på en trevlig insändare i Läkartidningen från den medicinskt ledningsansvariga överläkaren på Sankt Görans sjukhus i Stockholm.
Goda tankar om att ha förtroende för patienten (även när de fattar beslut som vi inom psykiatrin inte tycker är de bästa besluten) och att sluta med att köra över patienter med skyddstänkande och tvångsvård.
Rättighetsetiskt perspektiv på autonomi, tvångsvård och självdestruktivitet
Dr Antoinette Lundahl ställer frågorna: Vad skulle då hända om psykiatrin avstår från en paternalistisk hållning? Skulle suicidtalen öka?
Jag kan svara på den frågan utifrån flera års erfarenhet genom att jobba just så som Dr Lundahl föreslår. Nej, suicidtalen ökar inte! Det är inte de paternalistiska, psykiatriska insatserna som räddar liv.
Året efter att jag kom in på läkarlinjen startade en TV-serie som hette Cityakuten. När jag nu har tagit mig tid att se om första säsongen inser jag att det gick att göra bra TV före HBO, även om det inte var så vanligt. Det roliga med Cityakuten (från läkarperspektiv) var att det låg mycket nära verkligheten. Det som hände i TV-serien hade mycket väl kunnat hända i verkligheten och omhändertagandet hade blivit ungefär det samma. Visserligen var frekvensen av patienter betydligt högre och händelseförloppet 10-20 gånger snabbare än verkligheten. I jämförelse med andra sjukhusserier, Greys Anatomy (Barbie på sjukhuset) och House (Grinchen på sjukhuset) så var Cityakuten ett under av realism.
Det akuta gör sig bra i TV-format. 45 minuters tätt packad dramatik där alla slags problem löses i högt tempo av högspecialiserad sjukhuspersonal. Det behövs bra akutsjukvård.
Men det är inte akutsjukvården som är avgörande för människornas hälsa. Det mest avgörande för den goda hälsan som finns i västvärlden har ingenting med akutsjukvård att göra. Det viktigaste samhället gör för god, fysisk hälsa är tillgång till rent vatten, bra bostäder och näringsrik mat, faktorer som vi knappt ser som medicinska åtgärder över huvud taget. Den viktigaste sjukvårdsåtgärden för god hälsa i befolkningen är kanske vaccinationsprogrammet. Det är de välplanerade, långsiktiga åtgärderna som har störst betydelse.
Samma sak gäller inom sjukvården. Det är den planerade verksamheten som framför allt påverkar människors hälsa positivt. En välutbyggd, och välfungerande, primärvård är den bästa sjukvårdssatsningen. En satsad miljon på t.ex. diabetessjuksköterskor på vårdcentralerna sparar ett antal slösade miljoner i akut diabetessjukvård.
Majoriteten av de som söker akutsjukvård är kända på sjukhusen och söker för samma grundbesvär. Skulle dessa få sin sjukvård inom planerad verksamhet så skulle antalet akuta besök kunna halveras.
Med ökad planerad verksamhet så sammanfaller ett antal viktiga faktorer. Vården skulle bli mer medicinskt adekvat, befolkningen skulle leva friskare liv och patientsäkerheten skulle bli bättre. Som grädde på moset skulle vården dessutom bli billigare.
Det som talar för akutsjukvården är medborgarnas känsla av att det är där man får den bästa och snabbaste vården. När symtomen dyker upp och man inte orkar krångla med tider till vårdcentralen, så är det lättare att ta sig in till akuten. Skulle det vara något allvarligt så är det ju ändå dit man ska.
I veckan har kvällspressen tävlat om att ondgöra sig över SOS-personal som inte skickar ambulanser vid akuta tillstånd. De fall man har tagit upp är naturligtvis oerhört tragiska historier, där man, med facit i hand, kan känna att SOS borde ha fattat andra beslut.
Samtidigt undrar jag om jag hade agerat annorlunda om jag var SOS-personal. Om jag dagligen suttit och försökt sortera ut vad som är akuta tillstånd, icke akuta tillstånd, busringningar, fyllesamtal, fel nummer o.s.v… Hade jag då alltid kunnat avgöra vad som är vad? Hade jag alltid behållit mitt goda humör? Hade inte jag också gjort fel ibland?
Resultatet av dessa nyhetsdrev blir tyvärr ofta ytterligare satsningar på akutsjukvården, på bekostnad av den planerade verksamheten. En åtgärd som på sikt genererar än mer behov av akut sjukvård.
Bifogar också ett citat från Dr Doug Ross (Cityakuten). Alltid användbart…

Det här inlägget handlar om den icke dödliga självdestruktiviteten (NSSI – nonsuicidal self-injury – DSM 5)
Det är vanligt med självdestruktivitet.
Beroende på hur man definierar det får man olika siffror. I en nylig enkät från självskadeprojektet, med en bred definition av självdestruktivitet (där man räknade in t.ex.: nypa sig, riva sig, slå sig – utan behov att söka sjukvård för skadorna), fick man siffror att närmare 50% av patienter inom psykiatrin skadar sig själva.
Det låter ganska mycket, men det är svårt att säga hur oroande det är. Med en ännu bredare definition (pressa sig för hårt på träning för att man är frustrerad, starta ett gräl bara för att få mothugg, lyssna på sentimental musik eller se sorgliga filmer för att få gråta…) så är nog siffran långt över 50% – räknat på hela populationen.
Självskadebeteende är förmodligen ett ytterst mänskligt fenomen, och bör vanligen inte ses som patologiskt. Liksom vid alla andra beteenden finns det en gräns när beteendet går från att ha en hanterbar nivå till en skadlig nivå. Jag har ännu inte sett någon definition på var man skulle kunna dra den gränsen.
Från psykiatrins sida blir det naturligtvis intressant var gränsen går och när beteendet har nått psykiatrin har det vanligen gått över gränsen och blivit ohanterligt (kanske inte för patienten, men väl för omgivningen).
Känsloreglerande
Självdestruktiviteten börjar vanligen som ett känsloreglerande beteende, och oftast tänker vi oss ett nedreglerande beteende. D.v.s. man skadar sig för att minska på upplevelsen av känslan, då den upplevs obehaglig. Ofta tänker vi oss att det är de negativa känslorna som ska nedregleras, ledsamhet och rädsla (”depressivitet” och ”ångest” på psykiatrispråk). Inte sällan känner självdestruktiva också ett behov att reglera ilska, skam, skuld på samma sätt. Vad vi, som personal har svårt att förstå är att även positiva grundkänslor kan behöva regleras med självdestruktivitet. Man kan alltså skada sig för att man blev för lycklig eller för uppspelt.
Inte nog med att självdestruktivitet används för att nedreglera känslor. Det används också för att uppreglera känslorna, d.v.s. känna dem ännu starkare. Detta gäller alltså för samma grundkänslor som ovan. Åsa Nilsonne, i sin inspirationsföreläsning (2015-02-16) påminner oss också om hur självdestruktivitet kan användas för att förstärka andlighet eller sexualitet.
Initialt finns det alltså en känsloreglerande funktion för självdestruktiviteten. När patienten kommer i kontakt med vården förutsätter dock vården automatiskt att självdestruktivitet handlar om att nedreglera känslor av ångest och depression (”Man skadar sig på utsidan för att slippa känna smärtan på insidan”). Ångest och depression är ju symtom på psykisk sjukdom så detta är något som vården vill behandla.
Kommunikation
Det finns ofta en kommunikativ sida av självdestruktiviteten, inte minst för de som använder beteendet för att nedreglera känslor av ångest och nedstämdhet. Beteendet blir ett sätt att signalera till omvärlden att man inte mår väl, och att man önskar hjälp.
När patienten har kontakt med psykiatrin så ökar den kommunikativa sidan av beteendet. För patienten blir det snart ganska uppenbart att vården ser skadorna som kommunikation och patienten anpassar sig därefter. (Skadar man sig lite så mår man lite dåligt – skadar man sig mycket så mår man mycket dåligt).
Det är minerad mark att prata om den kommunikativa sidan av självdestruktivitet. Resonemanget kan lätt ledas vidare till att ”patienten skadar sig bara för att få uppmärksamhet”, och detta anses vara en kränkande slutsats. I verkligheten ligger det en hel del i påståendet. Inom den slutna vården skadar sig många självdestruktiva patienter för att kommunicera, för att få uppmärksamhet, för att protestera eller ibland av avundsjuka.
Det är lite märkligt att nedlåtande uttala sig om att någon gör något ”bara för att få uppmärksamhet”. Det finns få beteenden som är så grundläggande mänskliga som att vilja få uppmärksamhet. (Varför kramar barn sina föräldrar? – De gör det ”bara för att få uppmärksamhet”, Varför klär man sig fin när man går på fest? – man gör det ”bara för att få uppmärksamhet”, Varför pratar man med andra människor? – man gör det ”bara för att få uppmärksamhet”…)
Vården gör rutinmässigt två fel i detta avseende:
1. Man ger för mycket uppmärksamhet vid självdestruktiv kommunikation
2. Man ger på tok för lite uppmärksamhet vid andra former av kommunikation
Inom vården övergår ett från början känsloreglerande beteende till ett alltmer kommunikativt beteende, och det är där vården skapar en självdestruktiv problematik. Missar vi att se den kommunikativa sidan av självdestruktivitet, så kan vi inte minska beteendet.
Det är också därför DBT har en positiv effekt för många. Man arbetar både med känsloreglering och att hitta andra vägar att kommunicera.
Inlärt beteende/Rutin/Reflex
Efter en tids vårdkontakt kan det självdestruktiva beteendet övergå till att ske rutinmässigt. Det behövs inte längre någon känsla att reglera, och det finns ingenting att kommunicera längre. Patienten är så hospitaliserad, och så van att någon annan tar ansvar för den egna säkerheten, att självskadorna kommer så fort det finns en möjlighet. Lämnas patienten utan övervakning så triggar det inlärda beteendet igång.
Patienter, som lämnat det självdestruktiva livet, kan beskriva att de första tiden i samhället skannar av sin omgivning efter olika sätt att skada sig. Inte för att reglera känslor och inte för att kommunicera något – man gör det bara på rutin.
När patienten har kommit så långt i sin självdestruktiva karriär att beteendet är reflexmässigt, är det både farligt och oroande att försöka vända utvecklingen. Dock är det fullt möjligt, och vanligen framgångsrikt, om man som behandlande läkare bara vågar fatta några avgörande beslut.
Identitet/Försörjning/Gemenskap
Det finns en fjärde orsak till självdestruktivitet, som löper parallellt med övriga orsaker.
De flesta som påbörjar ett självdestruktivt beteende har svårt att hitta sin egen identitet. Det är svårt att veta vem man är, vad man har för åsikter, vad man har för plats i samhället, vad man är bra på, hur man ska fungera med andra människor…
Denna osäkerhet i identiteten leder till starka känslor som man reglerar med självdestruktivitet.
Inom vården får man som patient en ny typ av identitet. Man blir den hjälplösa, den som inte klarar sig själv, den som är farlig för sig själv. Även om detta inte är en rolig identitet så är det bättre än att vara osäker på vem man är, och samhället erbjuder ju hjälp med basbehoven så länge man är hjälplös och farlig för sig själv. Det umgänget man får är vårdpersonal och andra människor i samma situation. Skulle man välja att sluta med det självdestruktiva beteendet så blir man av med den identitet man har fått, och man blir samtidigt av med många av sina kontakter.
Ju längre man som patient befinner sig i denna identitet desto starkare blir den. Här är det viktigt, från vårdens håll, att inte ta bort de ”friska” och fungerande sidor patienten har. Som självdestruktiv patient hittar man inte en fungerande identitet inom vården, den finns ute i samhället, och vården måste våga låta patienten vara där den kan hitta sin identitet.
Varför skriver jag det här?
Jag gör det bara för att få uppmärksamhet.