SvD skriver om Socialstyrelsen som varnar för de skenande ADHD-utredningarna, som tränger undan patienter med andra vårdbehov”
Krislarmet om BUP: ”Undanträngningseffekt” https://www.svd.se/a/dRP7Vw/fler-adhd-utredningar-okar-trycket-pa-bup
Tänk vilken fördel den region har som redan uppmärksammat problemet och börjat åtgärda det.
Det har gjorts en väldigt välgjord och genomarbetad dokumentär om mordet på Catrin da Costa 1984 och framför allt den grava inkompetens som rättsväsendet uppvisade i efterförloppet:
https://www.svtplay.se/video/jQ76AdA/dokument-inifran-det-svenska-styckmordet/1-obducenten
Två unga läkare utpekades som mördare, likskändare och förlorade slutligen sina legitimationer. Båda två var helt oskyldiga och fick sina liv förstörda av inbecilla myndigheter och ett skenheligt mediadrev.
Trots att detta är ett uppenbart rättsövergrepp så har läkarna inte kunnat få upprättelse, och man skyller på en teknikalitet.
Läkarna friades nämligen för mordet, för att de omöjligt kunde ha begått det, men dömdes för styckningen av kroppen, vilken de inte heller kunde ha utfört.
Eftersom de dömdes för ett brott de inte var åtalade för så menar man att rättegången inte kan tas om.
Det är som vanligt struntprat. Det kanske inte går att ta om rättegången men det går att ge läkarna upprättelse, och åtminstone symboliskt legitimationerna tillbaka. Ett skadestånd på 100 miljoner var skulle vara i underkant, men åtminstone en markering. Detta är verkligen en skamfläck på rättssamhället.
Barnpsyiatriketn Frank Lindbladh är kanske den som bär det största ansvaret för denna rättskatastrof, när han vittnar om att en ettårigt vittne är trovärdigt. En hårresande oduglighet. Och odugligheten består framför allt i hans oförmåga att förstå hur hans vaga svar skulle tolkas.
Och medan samhällets resurser slösades bort på att förstöra livet för två oskyldiga medborgare, så gick den verkliga mördaren och likskändaren fri.
Vilket facit för alla självgoda rättskämpar. Resultatet blev att en kvinnomördare gick fri.
Vad betyder det att bli tagen på allvar?
Att någon lyssnar och betraktar det jag säger som äkta och ärligt? Och, inom vården, att den som lyssnar gör sitt bästa utifrån sin profession för att hjälpa mig? behandlar mig respektfullt?
Ja, där någonstans landar det om jag definierar vad det innebär att bli tagen på allvar.
Varför upplever en del patienter att de inte blir tagna på allvar inom vården, och kanske framför allt inom psykiatrin. De kanske har en annan definition om vad det är att bli tagen på allvar, men det kan inom psykiatrin finnas andra förklaringar:
Psykiatrin behandlar ytterst sällan yttre problem utan vi utgår från att problemet finns i patientens huvud. Det vill säga; det är patientens tankar kring problemet som är fokus i samtal och behandlingar. Att någon har råkat illa ut i livet kan vi naturligtvis ha en sympati för, men fokus ligger (när vi gör rätt) på hur patienten ska hantera sina tankar och beteenden utifrån situationen.
Att bli lyssnad på, omhändertagen och avlastad har visserligen en lindrande effekt vid själsligt lidande, men det är inte där boten sitter. Det är inte vägen till autonomi och självständighet. En sedvanlig behandling inleds nästan alltid med det inlyssnande, undersökande, diagnostiska samtalet. Därefter kommer själva behandlingen som består av ett antal metoder för att få patienten att tänka på ett nytt och mer konstruktivt sätt.
Normalisering innebär att se patientens tankar som vanliga i befolkningen, vilket oftaär fallet. Ofta ökar det psykiska lidandet av känslan av att vara ensam i världen med sina funderingar. Att få förståelse för att många upplever liknande lidande kan ge nya insikter. Det kan uppfattas som att man inte blir tagen på allvar om man själv upplever sitt lidande som unikt, medan en behandlare försöker påstå att andra upplever samma sak.
Ifrågasättande ägnar vi oss mycket åt i psykiatrin. Eftersom utgångspunkten alltid är att det är patientens tankar som plågar patienten är det centralt att patienten ifrågasätter sina tankar vilket blir behandlarens uppgift att starta. Att bli ifrågasatt kan definitivt uppfattas som att inte bli tagen på allvar – kanske till och med att man ljuger.
Gränssättande är en annan uppgift som är vanlig, inte minst inom den slutna vården. Vissa typer av destruktiva beteenden fungerar inte med en behandling och det korrekta är då att diskutera möjligheter till förändrat beteende med patienten eller att avsluta behandlingen. Att ta beroendeframkallande substanser under en pågående psykoterapi är ett sådant exempel. Att ha ett vårdstörande beteende på en avdelning är ett annat. Det kan också uppfattas som att man inte blir tagen på allvar. Som patient kan man anse att det fanns ingen annat lindring än att ta något preparat eller låta sin frustration gå ut över sin omgivning. Förutom att det resonemanget är fel så är det viktigaste att behandlingen inte kommer att fungera utan vissa gränser.
Humor är en gammal, bortglömd kommunikationsform, som användes förr då människor var mer rädda för att vara tråkiga än för att råka trampa någon på tårna. Humor är alltid ett risktagande inom vården. Skämt är oftast som lustigast om de ligger nära det socialt accepterade, och det finns alltid en risk att en lustigkurre trampar över gränsen och råkar säga något som någon tar illa upp för. Det kan definitivt uppfattas som att man inte blir tagen på allvar – om behandlaren skämtar om något under behandlingen. Samtidigt så är humor ett av de mest kraftfulla verktygen för att minska ett dåligt mående och ett välformulerat skämt är ofta något som får oss att skratta åt tokigheter vi gör och får oss att tänka till om förändring. För många år sedan, när det moderna samhället inledde sitt försök att få bort humor, så pratade man om att man kanske kunde säga något lustigt, men man måste vara säker på att ingen skulle ta illa upp. Det är ungefär det samma som att förbjuda humor. Det går alltid att be om ursäkt om man råkat säga något olämpligt.
Jag har vid tillfällen blivit anklagad för att inte ta självmord och självmordsriker på allvar. Inget kunde vara längre från sanningen. Samtidigt vet jag att det inte går att göra suicidriskbedömningar med kliniskt acceptabel säkerhet. Jag vet också att psykiatrin inte har en enda evidensbaserad insats som minskar risken för självmord. Jag har alltså mycket svårt att se att ljuga om våra möjligheter att göra något är det samma som att ta något på allvar. Det är nog tvärtom så att jag är en av få psykiatriker i landet som tar suicidproblematiken på allvar. Jag vet om våra begränsningar och är öppen med dem, och jag vet riskerna med psykiatriska insatser.
Psykiatrin tar patienter på allvar, men om vi också tar vår specialitet på allvar kommer inte alla patienter att känna att de blivit tagna på allvar. Det är ett dilemma.
För tio år sedan, 2015, skrev jag ner mina nyårsmål för psykiatrin, och jag fortsatte med samma mål varje år till 2019 och kommenterade vad jag upplevde förändrades inom vart område. Nu har det gått tio år och det kanske är dags att kommentera igen…
1. Få socialstyrelsen/IVO att överge sin fixering på suicidriskbedömningar. Detta är fortfarande högst prioriterat och här har det också hänt saker. Det verkar som att hela professionen håller på att överge denna vidskeplighet. Det börjar bli fullt accepterat att ”suicidriskbedömningar i prediktivt syfte” (det som tidigare kallades för suicidriskbedömningar) inte går att utföra och istället används termen ”suicidriskbedömningar i preventivt syfte” (som alltså bara är en helt vanlig psykiatrisk bedömning). Orsaken till att man hittat på dessa låtsastermer är för att man inte ännu vågar säga rakt ut att suicidriskbedömningar aldrig har fungerat; för att man då måste erkänna att man följt en vidskepelse under decennier.
2. Sammanslagning av Neuropsykiatrin och Psykiatrin i Kronoberg. Det här målet är uppfyllt. Enheterna är sammanslagna och vi ha för första gången en unik möjlighet att planera för en sund framtida vård av de neuropsykiatriska tillstånden. Här är det dock en lång resa kvar. Det har spridits så många myter kring neuropsykiatri och diagnoserna har utvattnats så totalt att det kommer att ta tid att städa upp. Eftersom de neuropsykiatriska diagnoserna fortsatt har ett starkt skimmer av att vara allena saliggörande så kommer det arbetet inte att bli helt enkelt.
3. Tydliga vårdplaner på alla patienter på Allmänpsykiatriska enheten. Ja. Vi är nära, men detta är ett pågående arbete.
4. Förändrad metod vid händelseanalyser. Lite hoppfullt är det att regeringen gör ett försök att göra förändringar i händelseanalysarbetet. Vi får se var det landar. Jag tolkar det som att man ifrågasätter olycksfallsperspektivet och då är man åtminstone på rätt spår
5. Definition av begreppet vårdskador inom psykiatrin. Denna fråga hänger ihop med frågan om händelseanalyser. Egentligen är det ju bara suicid som räknas som vårdskador inom psykiatrin, men på många håll inom psykiatrin när kollegor fantasier om vad som är riskfaktorer för olika tillstånd. Psykiatrin har genom åren ofta fått ta emot orättfärdig kritik – inte minst från massmedia. Det psykiatrin ska kritiseras för är den näst intill totala oförmågan att skilja mellan samband och orsakssamband.
På tio år har det alltså hänt lite grand. Det går långsamt men det går åtminstone åt rätt håll vad det verkar. Jag har ca tio år kvar i tjänst. Det blir spännande att följa detta.
En faktor som jag tror kommer att påverka oss en del är maktskiftet i USA. Sverige tenderar att snabbt följa amerikanernas idéer och det kommer vi säkert att fortsätta med. En ny hälsominister, Robert F Kennedy, som är tveksam till läkemedelsindustrin låter väldigt spännande. I motsats till många andra tror jag att det är en sund utveckling. Många oroar sig för hans mest extrema uttalanden, men jag räknar kallt med att det finns ett system som kommer att filtrera bort hans mest extrema idéer.
God fortsättning!
En grundläggande förutsättning för psykiatrin är att problemet, eller felet, sitter i huvudet hos patienten. Patienten har någon form av patologi och det sitter primärt i huvudet.
Jag är fullt medveten om att uttrycket låter illa, men jag skriver det helt utan illvilja och enbart som ett konstaterande. Det finns faktiskt en poäng med att påpeka det.
Jag skulle kunna uttrycka det på ett annat sätt. Jag skulle kunna skriva att det finns en sjuklighet hos patienten, men då hamnar jag längre från sanningen. De psykiatriska sjukdomarna är inte fullt ut validerade. Vi är inte säkra på varför patologin uppstår eller hur den utvecklas. Det bör vi veta om vi ska kalla patientens tankar och beteenden för sjukdom. I brist på finare ord får jag använda det simpla uttrycket: Problem eller Fel.
Men om felet sitter i patientens huvud, betyder det att patienten är orsak till sitt tillstånd? Nä, så behöver det inte vara. Medfödda faktorer och hemska händelser i livet kan mycket väl ha orsakat problemen, men det kan också vara patientens olika val i livet som är orsak (inte sällan är det lite av varje).
Om patienten lider av en endogen depression är det kanske tydligt. Då är det molekylerna i hjärnan som lagt sig på fel ställe. Yttre faktorer är inte orsaken till depressionen utan felet sitter i huvudet. Det är det ordet ”endogen” betyder.
Om det rör sig om destruktiva beteenden, så är det också ganska tydligt. Patienten väljer sina beteenden. Man skulle kunna hävda att patienten väljer destruktivitet på grund av hemska händelser i livet. ”Jag dricker för mycket alkohol för att min barndom var fruktansvärd” – kan vara ett argument. Men då blandar man ihop orsak och problem. Från psykiatrins perspektiv är felet fortfarande att patienten väljer ett destruktivt beteende, t.ex. dricker för mycket.
Men om det rör sig om trauma eller PTSD, då kan väl inte felet sitta hos patienten? Det är ju knappast patientens fel att den blivit traumatiserad? Nä, det är förövarens fel att patienten blivit traumatiserad men den frågan behandlas inte inom psykiatrin utan inom rättsväsendet. Det är juridiken som ska avgöra om det finns bevis nog att peka ut en förövare. Psykiatrin tittar på de icke funktionella tankar och beteenden som traumat startat hos patienten. Vår frågeställning är hur patienten ska förändra sina tankar för att kunna fungera i samhället igen. (och för att fortsätta med ordvrängeriet: ett tankefel som traumaoffer ofta gör är att skuldbelägga sig själva och tänka att de har gjort fel, och det är just tanken, att felaktigt skuldbelägga sig själv, som är det felet i huvudet som psykiatrin kan fokusera på)
Men vad spelar detta för roll? Är det bara en lek med ord?
Nä. Det spelar stor roll. I stort sätt alla psykiatrins insatser, läkemedel och terapier, syftar till att förändra patientens tankar, inte att förändra omvärlden. De insatser en patient får från psykiatrin utgår alltid från att felet sitter i patientens huvud.
”Men det låter ju fel”, tycker någon, ”ska det verkligen vara så?” Jag tar egentligen inte ställning till det i den här texten. Jag framför bara att det är så, alltid har varit så och att all evidens gällande psykiatriska insatser har tillkommit med den grundförutsättningen.
Det hela blir mer problematiskt eftersom många av psykiatrins insatser (slutenvård, sjukskrivningar, förklaringsmodeller, läkemedel, samtalsbehandlingar…) kan ha en symtomlindrande effekt på allt psykiskt lidande. Vi kan alltså minska lidande kortsiktigt vilket skulle kunna vara värdefullt för patienten.
Problemet med symtomlindring är att det inte löser grundproblemet. Det kan användas i lindrande syfte på en åkomma som självläker, men det botar inte patologin. Risken med symtomlindring (och den risken är allvarlig) är att vi håller patienten kvar i ett patologiskt tillstånd, och att patienten står ut med det för att vi lindrar det värsta lidandet. Genom vår symtomlindring tar vi bort patientens motivation för att göra nödvändiga och kanske livräddande livsstilsförändringar. (Vi kan vid vissa tillfällen också använda symtomlindring parallellt med att vi ger en verksam behandling eller vid palliativ vård).
Det är en obehaglig tanke att det medmänskliga i att ge symtomlindring kan vara det som förstör livet för patienten eftersom patologin tillåts härja fritt. Det är en av psykiatrins svåra avvägningar och det är här våra största misstag har skett. Decennielånga psykoterapier som hållit kvar traumatiserade patienter i en offerroll, beroendeframkallande läkemedel (benzodiazepiner eller centralstimulerande) som lindrat perioder av illabefinnande men fått patienten att avstå från förändringar i livet, eller slutenvård utan mål för självdestruktiva i ”suicidpreventivt syfte” som slutar med hospitalisering, för att ta några exempel exempel.
Jag använder inte uttrycket att det är ”fel i huvudet” när jag arbetar på kliniken, för jag tycker det låter illa. Det är däremot inte ovanligt att patienter använder uttrycket om sig själva och sitt fungerade. Den flesta patienter är medvetna om att de måste förändra sitt eget tankemönster för att få ett bättre liv.
Men det finns också en patientgrupp som har svårt att acceptera det. De tänker att de inte själva är orsaken till varför de hamnat i sitt illabefinnande och därför inte har möjlighet att göra något åt det. Felet sitter inte hos dem, det är andra som orsakat lidandet.
Dessa patienter kan mycket väl ha rätt i att de själva inte är orsaken, men psykiatrin kommer inte att kunna hjälpa dem. Vi misslyckas regelmässigt och inte sällan förvärrar vi situationen. Alla insatser inom psykiatrin handlar om att patienten ska förändra sina tankar eller sitt beteende. Vi är ingen juridisk eller religiös instans som kan rätta till oförätter eller övergrepp.
Jag är medveten om att denna text är svårläst, och kanske svårsmält, men det är ett försök att förklara varför psykiatrin ibland fattar på ytan svårbegripliga beslut.
Jag har hamnat i ett intressant sammanhang – att vara med och formulera gränsdragningen mellan psykiatrisk problematik som kan (och bör) hanteras inom primärvården och psykiatri som bör hanteras inom specialistpsykiatrin. Jag är i nuläget en central deltagare i detta eftersom jag sitter och bedömer de flesta remisser som godkänns (eller avslås) av psykiatrin. Med ett krasst synsätt så är det den som bedömer remisser som avgör vad som är specialistpsykiatri i Kronoberg.
Det finns en nuvarande, nedskriven överenskommelse om var gränsdragningen ska vara, men eftersom den är klumpigt formulerad så går den inte att följa utan besluten hamnar hos den enskilde läkaren. Ska man formulera en överenskommelse måste den fungera för verksamheten – annars uppstår en diskussion om vem som har tolkningsföreträde om vad som egentligen står i dokumentet.
Det finns alltså två frågor i uppdraget. Dels var gränsdragningen bör vara, dels hur detta ska formuleras.
För att illustrera problemet med formuleringarna så kan vi börja med det nuvarande dokumentet, där patienter med suicidrisk ska följas av psykiatrin. Detta låter ju tryggt och bra men eftersom det inte går att bedöma suicidrisk så uppstår problem. I praktiken innebär det att bedömarens grad av oro avgör var patienten tas om hand. Dessutom vet vi inte om specialistpsykiatriska insatser minskar risken för självmord så det kan vara en usel ide att låta psykiatrin ta hand om detta.
För att ta ett annat exempel på problemen med nuvarande dokument så hamnar vi på neuropsykiatrin. Primärvården (vårdcentralen) har i uppdrag att identifiera, men inte behandla, en neuropsykiatrisk problematik och därefter skicka remiss till psykiatrin för utredning. Eftersom alla människor har drag av neuropsykiatri så går problematiken att identifiera hos alla som söker sig till primärvården oavsett problem.
Resurserna är inte oändliga vilket gör att både primärvård och psykiatri måste väga in hur många patienter som man kan ta emot, viket naturligtvis blir ett incitament att skriva (eller avslå) en remiss.
Patientens lidande brukar vara en orsak till att bedöma psykiatrisk problematik. Det låter logiskt men så fungerar inte psykiatri. Graden av lidande är ett dåligt mått på psykisk sjukdom. Den maniska patienten lider sällan men är psykiskt sjuk. Den sörjande änkan kan ha ett oerhört lidande men kan vara psykiskt frisk.
Komplexitet brukar också vara ett argument för att skriva remiss till psykiatrin. Det finns många problem samtidigt och primärvården vet inte var den ska börja sortera i problemen. Oftast är den bästa insatsen att ta sig tiden och sätta sig med patienten och strukturera upp problemen – det är vad vi försöker göra inom psykiatrin. Det går dock lika bra att göra inom primärvården.
Vårt nuvarande dokument styrs av diagnostiken. Det låter också logiskt. Vissa diagnoser bör skötas inom psykiatrin – men vem bestämmer vilken diagnos som är korrekt. Beror patientens nedstämdhet, skuldkänslor, sömnlöshet, ambivalens på en depression eller på en anpassningsstörning? Beror patientens hemska minnesbilder på en PTSD eller ”Psykiskt trauma i den egna sjukhistorien” Symtomen går ofta att tolka åt båda hållen. Vem har rätten att bestämma vad vi ska kalla det?
I grunden uppstår problemen för att vi har målat in oss i ett tankemönster att psykisk ohälsa fungerar som kroppslig sjukdom. Vi benämner psykiskt lidande som ”sjukdom”, de som lider kallas ”patienter” och vi tänker oss att att vi ska bota detta så ”patienterna” blir ”friska”. Vi har inte formulerat vad som är friskt heller så vi det likställs ofta med att patienten är nöjd. Den psykiatriska vården blir alltså en instans som ska namnge psykiskt lidande med diagnoser och ge insatser som gör människor nöjda. (Och för att undvika missförstånd: Det finns helt uppenbart psykiatriska diagnoser som kan tolkas utifrån ett sjukdomsperspektiv där behandling kan ha en både botande och stabiliserande effekt – men de diagnoserna är i minoritet)
Men om det finns problem med suicidriskbedömningar, neuropsykiatriska kartläggningar, lidande, komplexitet och diagnossättande – hur ska vi dra en gräns mellan primärvård och specialistvård?
Till att börja med bör man vara överens om vad den offentliga vården av psykiskt sjuka ska vara bra för. Som jag ser det är svaret: Autonomi – genom förhöjd funktion och upphörande av destruktiva beteenden.
För det andra kommer nyttoperspektivet: Vilka insatser kommer att leda till (ökad/återställd) Autonomi?
För det tredje: På vilken vårdnivå (om någon) finns de insatser som leder till höjd Autonomi?
När vi väl är överens om dessa grundprinciper så blir fortsättningen enklare.
Det gäller då att formulera målet för patienten. Det är naturligtvis patienten som ska formulera sitt eget mål, men detta har visat sig vara oerhört svårt. Ofta anger patienten en insats som sitt mål, att få en utredning, att får en samtalskontakt eller att få prova ett läkemedel – inte vad det ska leda till. Ibland handlar patientens önskan om diffusa mål som att ”må bra”, ”få bättre självkänsla” eller ”lära känna sig själv bättre”, vilket vården har mycket svårt att bistå med. Det är framför allt livserfarenheter som kan ordna dessa problem. Mål som vården kan bistå med är snarare: ”Återkomma i arbete”, ”Bryta sin isolering”, ”Sluta med destruktiva beteenden”.
Att strukturera upp sina problem och formulera en målbeskrivning är halva behandlingen och i många fall fullt tillräckligt som hel behandling.
Nästa fråga blir vad patienten kan göra själv för att uppnå sina mål. Ofta finns det en uppsjö av livsstilsförändringar som vi kan göra för att öka våra chanser att få ett fungerande liv.
Frågan om följsamhet och möjlighet att ta till sig behandling är också central. Tidigare vårdepisoder brukar kunna svara på de frågorna. Flera tidigare misslyckade behandlingar förutspår tveksamma resultat i framtiden.
Diagnostik är enbart viktig för att den leder till insatser eller förhållningssätt som patienten har nytta av. Om patienten inte har nytta av diagnosen så bör den inte ställas.
Det som bör avgöra vårdnivån är således:
- Om de tänkta insatserna bara kan ges på specialistvård
- Om vi kan förvänta oss att insatserna leder till ökad autonomi hos patienten
- Bedömning av svårtolkade besvär med grav funktionsnedsättning
- Om det orsaker mycket oro i samhället att psykiatrin inte ha kontakt
Diagnoser, risker och lidande blir alltså nedprioriterat vilket är ett nytänk
Någon kanske invänder: -”Men då får ju bara de som har nytta av vården, tillgång till vården!” Ja, så är det.
Jag sitter och leker med AI över ledigheten.
Jag imponeras över hur kraftfullt detta verktyg har blivit på bara ett par år. En tondöv läkare kan mata in lite text – och ut kommer en fullt acceptabel rocklåt (eller disco, synth, punk, opera…)
När jag skriver inlägg här så kan jag be AI sätta rubrik på texten, eller bidra med en illustration.
Ännu så länge gör AI massor av fel. Rubrikerna blir fullt acceptabla, men AI tenderar att sätta på för många kroppsdelar på människor i bilder (sex fingrar, tre armar osv). Det kommer säkert att fixas inom några år.
AI-revolutionen är knappast lika omvälvande som den industriella revolutionen, men inte långt ifrån. Nettovinsten med de teknologiska framstegen på 1800-talet går knappast att överskatta, med ökad överlevnad och ökad levnadsstandard. Samtidigt, på minussidan, blev krigsföringen mycket mer effektiv.
Det finns finns en del människor som tänker sig att AI kommer att bli vår undergång (och det kanske blir nästa undergångsångest efter Covid och Klimathysterin?). Människor har genom alla tider oroat sig för att någon katastrof ska utplåna livet, från syndafloden och framåt.
Jag har mycket svårt att se att AI kommer att få ett eget medvetande och vända sig mot hela mänskligheten. (…och med det menar jag att risken är långt större att människor på något sätt använder AI för att orsaka undergången – långt innan AI förstår vad som hände…)
AI kommer att ha påverkan på vården och arbetslivet. Många uppgifter kommer att utföras bättre av AI än av människor. På samma sätt som under industrirevolutonen kommer tidskrävande och tråkiga uppgifter att kunna skötas av maskiner.
Det finns något tragikomiskt över hur vi har skapat ett samhälle som kräver oerhörda mängder pappersarbete och vi därefter skapar en teknologi som kan producera detta pappersarbete. Perfekta intyg och journalanteckningar kommer att kunna skapas av AI och sedan kommer dessa att granskas av en annan AI.
Arbetsuppgifter kommer att förändras. Musikskapare kommer att få svårare att slå sig fram, läkare kommer att få hitta nya uppgifter, men framför allt administratörer kommer att få fundera över sin framtida sysselsättning. Att skriva uppsatser som examination på universitetet kommer att försvinna inom en snar framtid.
Förr eller senare kommer vi att börja lägga över omvårdande uppgifter på AI. Redan idag kan man prenumerera på flera appar som fungerar som sällskap eller terapeuter. AI har alltid full tillgänglighet, i motsats till den offentliga vården som nästan aldrig har det.
Ännu vågar vi inte riktigt släppa fram AI, men vi kommer att göra det.
Under tiden får vi njuta av hembakad rockmusik.
Ytterligare ett perspektiv på ADHD:
Lek med tanken att du har ont i benet. Det gör så ont så att du tvingas halta och ibland måste du sätta dig och vila benet. Du söker sjukvård och får en remiss till ortopeden som ska utreda varför du har ont i benet. Efter en kö på tre år får du träffa den högst specialiserade vården gällande ben och det görs en grundläggande utredning. Efter utredningen talar ortopeden om för dig att du har diagnosen ”Bensmärta”!
-”Vad betyder det?” undrar du. -”Det betyder att du har ont i benet” svarar ortopeden. ”Men hur kan du vara säker på att det är just Bensmärta jag lider av undrar du?”. -”För att du har ont i benet” svarar ortopeden tålmodigt. -”Kan det finnas en annan förklaring till att jag har ont i benet?” undrar du. -”Ja”, svarar ortopeden, -”men det har vi inte undersökt”.
Nöjd med din långa utredning och att du äntligen har fått en förklaring till din värk i benet berättar du nu för alla dina närstående att det äntligen finns en förklaring till dina krämpor. Du lider av ”Bensmärta!”
Så fungerar en symtomdiagnos. Den förklarar ingenting. Den sammanfattar bara symtomen.
Det finns en diagnos som kallas POTS (Postural Ortostatisk Takykardisyndrom). Det är också en symtomdiagnos, som säger att patienten får blodtrycksfall och att hjärtat rusar för att kompensera det. Att få diagnosen POTS betyder inte att man får en förklaring till varför blodtrycket sjunker eller varför hjärtat rusar – bara att det gör det.
IBS (Irritabel tarm) är också en symtomdiagnos som beskriver att patienten har en irritabel tarm vilket innebär gaser i magen och orolig mage. IBS förklarar inte varför patienten har gaser i magen. Det sammanfattar bara att den har gaser i magen.
Nu kommer jag till ADHD.
ADHD är också en symtomdiagnos som sammanfattar att patienten har koncentrationssvårigheter, svårigheter att kontrollera sina impulser och att det leder till funktionsnedsättningar. ADHD förklarar inte varför det är så. Det finns ett teoretiskt resonemang att ADHD beror på en medfödd, genetisk variation. Det kanske är så – det vet vi inte – vi kan inte bevisa det. Att utreda och ställa diagnosen ADHD är precis lika meningslöst som att utreda värk i benet och ställa diagnosen ”Bensmärta”. Å ena sidan är det väldigt enkelt att utreda och ställa diagnosen – å andra sidan är det omöjligt att vara säker på att det inte finns en annan förklaring – särskilt om man inte tittar på andra förklaringar.
Jag säger inte att diagnosen är meningslös, tvärtom. Det går mycket väl att behandla ADHD framgångsrikt. Man jag kan behandla ”Bensmärta” framgångsrikt också – med alvedon, vila och sjukgymnastik t.ex. Att en diagnos är en symtomdiagnos betyder inte att det inte går att hjälpa patienten.
Men det betyder att: det finns ingen som helst orsak att utreda en person för att den vill veta varför den fungerar som den gör. Jag vet att ADHD ofta presenteras som förklaring till varför livet inte fungerar, inte minst när utredningen är färdigställd. Tyvärr är det inte sant. Utredningen svarar inte på den frågan. Symtomdiagnoser förklarar inte symtomen – de sammanfattar symtomen.
Därför ska vi inte utreda ADHD av den orsaken.

De stressrelaterade sjukskrivningarna ökar. 25% ökning på fem års tid. De värst drabbade är unga mammor i åldern 30-39 år:
Försäkringskassan skriver att lösningen på detta är att patienterna (mammorna) hittar en bra balans mellan arbete-fritid-vila vilket visserligen är sant, men vilket också får sorteras under lättare-sagt-än-gjort.
Hur löser vården detta? Jo, inom specialistpsykiatrin ser vi en kraftig ökning av remisser med frågeställning ADHD, för denna patientgrupp. Det är alltså småbarnsmödrar som klarat av att ta sig fram genom livet men som får stressrelaterade problem av arbete och hemarbete. När denna patient/mamma kommer till primärvården gör man en neuropsykiatrisk screening av patienten – inte sällan har patienten själv läst på och fått tanken att förklaringen till stressen är en oupptäckt ADHD. Eftersom alla människor har symtom av ADHD (och många mammor upplever småbarnstiden som stressig) så sammanfattar primärvården en symtombild och en funktionspåverkan i en remiss till psykiatrin.
Om vi leker med tanken att psykiatrin inte hinner med att utreda (vilket vi inte gör) och istället skickar dessa patienter till privata utredare så kommer samtliga stressade mammor att få en ADHD-diagnos. Det är extremt ovanligt att privata utredare inte ställer ADHD-diagnoser. När utredningen är klar så träffar patienterna en läkare som ska göra en bedömning om patienten ska behandlas med amfetaminliknande läkemedel och eftersom diagnosen är utredd och klar så får alla stressade mammor som har sökt vård amfetaminliknande preparat.
När jag skriver ”alla” och ”samtliga” så finns det självklart enstaka undantag, men det är verkligen få undantag. En överväldigande majoritet av denna patientgrupp kommer att gå igenom screening, utredning och läkarbedömning och erhålla medicin på andra sidan – en process som tar ett eller ett par år.
En överväldigande majoritet av dessa har ingen som helst nytta av dessa läkemedel. Många får biverkningar. Vissa får allvarliga biverkningar (som aggression, psykos, anorexi, missbruk och hjärt-kärl-problem). Några har nytta av behandlingen och klarar småbarnstiden medan de står på läkemedel, men vården har ingen möjlighet att förutspå vilka patienter som kommer att ha nytta av läkemedel och inte.
Varför krånglar vi till detta till en skyhög kostnad för samhället? När vi vet att alla stressade småbarnsmammor som söker vård med misstanke om ADHD ändå kommer att erbjudas amfetaminliknande läkemedel i slutändan (om vi skulle hinna utreda dem). Varför inte dela ut medicinen till samtliga stressade personer?
De flesta av oss tycker nog att det känns fel att bota stress med amfetaminliknande preparat, men varför blir det så här fel?
Patienter som inte mår väl tenderar att söka förklaringar över nät och i bekantskapskretsen och det är inte svårt att hitta beskrivningar av ADHD som precis passar in på det egna fungerandet – ofta kopplat med en framgångshistoria hur mycket bättre allt blivit efter diagnos.
I Kronoberg har primärvården ett tilläggsuppdrag som handlar om att identifiera, men inte behandla, neuropsykiatriska svårigheter. Eftersom alla människor har neuropsykiatriska symtom är det inte svårt att identifiera detta och skicka en remiss till specialistvården – och frågeställningen är riktad mot neuropsykiatri vilket gör att andra förklaringar åsidosätts.
I utredningsteam, privata eller inte, så tittar psykologerna på symtom gällande koncentrationssvårigheter och impulsivitet. Trots att dessa symtom kan förklaras av en uppsjö av orsaker (inte minst att man är en trött och stressad småbarnsförälder) så tolkas symtomen i utredningen som en neuropsykiatrisk diagnos. ADHD-diagnosen fastslås. Utredningen tar inte någon ställning till om det är lämpligt med läkemedel eller inte – det ingår inte i uppdraget eller i kompetensen.
När patienten därefter träffar en läkare är diagnosen redan klar och det finns egentligen bara en insats som läkaren kan bidra med – centralstimulerande, amfetaminliknande läkemedel.
Efter att alla instanser har gjort allting rätt slutar det med att vi medicinerar stressade småbarnsmammor med starka läkemedel. Ingen av de inblandade instanserna får feed back om hur resultatet blir eftersom läkemedel följs via ytterligare en enhet.
Själv har jag hamnat i en position med fågelperspektiv så att jag kan se bristerna i systemet redan nu och jag är ytterst obenägen att fortsätta driva en vård som handlar om att medicinera bort normala reaktioner på livet. Jag tänker att samhället bör lösa detta problem på annat sätt.
Vad sägs om att erbjuda småbarnsmammor möjlighet att gå ner i arbetstid, med oförändrad lön (alternativt skattesänkningar), under småbarnstiden?
Man skulle kunna tänka sig att skapa föräldragrpper inom vården för strukturhöjande och stressreducerande insatser. Men, det blir ytterligare tider att passa för den redan stressade småbarnsföräldern.
Jag återkommer till ett gammalt ämne:
ADHD, liksom autism och utvecklingsstörning, är inte välavgränsade diagnoser. De beskrivs som kontinuum. Detta innebär att alla människor har symtom som kan beskrivas som ADHD. Detta är inte kontroversiellt.
Det finns olika problem med diagnossättandet när det gäller ADHD. Säkerheten i anamnesen, differentialdiagnoserna, funktionsnedsättningen, men det jag fokuserar på idag är gränssättningen när det gäller symtomen. Olika utredare drar olika gränser för när de anser att en patient uppfyller kriterier för diagnos, och detta kan skilja sig avsevärt.
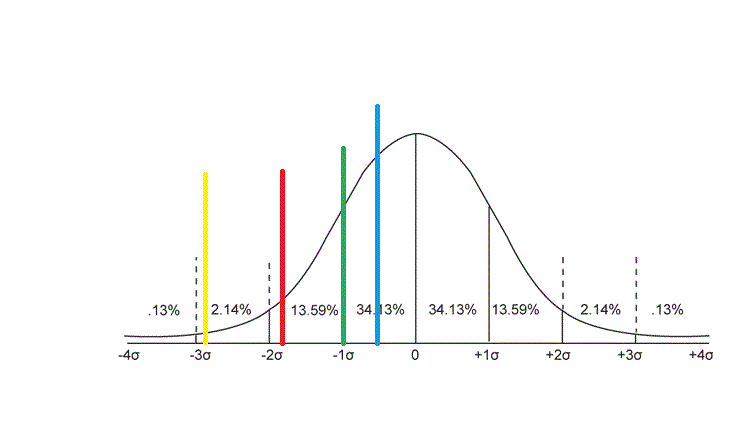
Vi utgår från normalfördelningskurvan. Längst till vänster har vi de människor som har mest symtom av ADHD. Längst till höger har vi de människor som minst antal symtom av ADHD. I mitten har vi majoriteten av människor som har lite blandade ADHD-symtom.
De olika färgmarkeringarna har jag satt dit för resonemangets skull. De motsvarar olika gränser man kan ha när man ställer diagnoser. Själv sätter jag gränsen vid den röda markeringen. Jag anser att ca 3-4% av människor kan ha en ADHD-diagnos. Orsaken till min gräns är att det är ungefär så många som kan ha nytta av centralstimulantia någon gång i livet. (Alla människor har nytta av strukturhöjande insatser, så det är ett dåligt mått på vilka som bör få diagnos).
För femton år sedan arbetade jag med psykologer som hade en psykodynamisk syn på psykiatrisk problematik. De motsvaras av den gula linjen. De kunde acceptera att det fanns en diagnos som hette ADHD, men menade att det var en mycket sällsynt diagnos. Kanske uppfyllde 1% av alla människor kriterier för den diagnosen. På den tiden kunde jag be dessa psykologer att göra en utredning huruvida en patient hade ADHD eller ej. Trots att jag tyckte mig se uppenbara symtom så hade psykologerna andra förklaringar till problematiken. Vanligtvis förklarade man symtomen med uppväxtfaktorer, personlighet och olika psykologiska trauman. Någon enstaka patient fick ADHD-diagnos tillsammans med någon traumarelaterad diagnos. Dessa patienter fick därmed en ”förklaring till sina problem” men en helt annan förklaring än samma patient hade fått idag. Jag diskuterade ofta med dessa psykologer och försökte övertyga dem om att se den neuropsykiatriska problematiken hos patienten. Det slutade vanligtvis att jag gick in och behandlade ADHD, trots att utredningen inte hade ställt den diagnosen. Ofta hade dock ADHD-behandlingen en avgörande positiv effekt och svårbehandlade patienter klarade helt plötsligt av att leva sina liv.
Med nya kunskaper och nya diagnostiska vindar i samhället har perspektivet förskjutits. Det är ovanligt att förklara patienters svårigheter med personlighet och trauman. Den gröna linjen får representera var gränsen för diagnos ligger idag hos en utredande psykolog. Ca 10-15% av människor skulle idag få ADHD-diagnos om alla utreddes inom psykiatrin. (Jag drar den slutsatsen baserat på hur många barn som får diagnoser i de regioner som ligger främst i diagnossättning). Mitt perspektiv har inte förändrats, men jag har slutat argumentera för att vissa patienter faktiskt har ADHD-diagnos till att argumentera för att alla patienter INTE har ADHD-diagnos. Mängden av patienter med ADHD har också lett till allt fler avbrutna behandlingar där behandlingen inte ger något positivt resultat.
Den blå linjen representerar var privata aktörer drar gränsen för ADHD-diagnos. Jag gissar att 20-30% av befolkningen skulle få ADHD-diagnos om de utreddes via privata mottagningar. Det är oerhört sällsynt att någon patient får andra diagnoser efter utredning. Privata aktörer får betalt för att utreda ADHD. Om de inte ställer diagnoserna så kommer inte patienterna vilket gör att symtom oftare tolkas som ADHD. Om mina tidigare psykodynamiska medarbetare hade startat utredningsverksamhet hade de snabbt gått i konkurs. Om jag som patient söker för att få en ADHD-diagnos och utredaren säger att mina svårigheter sitter i min personlighet så blir jag naturligtvis besviken. Privata aktörer kan inte existera om de inte drar in pengar.
Dessa olikheter i gränsdragning mellan olika utredare för med sig praktiska svårigheter. En patient kan utredas via en utredning som ställer en neuropsykiatrisk diagnos, för att sedan söka för ny utredning och då få en annan neuropsykiatrisk diagnos. I praktiken kan en patient ha en neuropsykiatrisk diagnos i en region men inte i en annan. Jag kan ha ADHD i Stockholm, men inte i Malmö till exempel. Om jag vill ha en neuropsykiatrisk diagnos och kan finansiera utredningen själv kan jag söka runt bland olika aktörer till jag hittar någon som uppfattar mina symtom som den diagnosen jag vill ha. Det kan också innebära att jag kan få en ADHD-diagnos via en utredare, men sedan komma till en klinik som underkänner utredningen och låter bli att behandla. Man kan också göra utredning som konstaterar ADHD och sedan göra en ny utredning som konstaterar att det inte finns ADHD, för att senare i livet komma på att det nog var ADHD ändå och söka för en tredje utredning med frågan om vilken av de första utredningarna som var korrekt. I teorin kan man undvika att söka till polisutbildningen i Stockholm om man har en ADHD-diagnos där och istället söka polisutbildningen i Malmö där man inte har ADHD.
Att olika bedömare ser psykiatrisk problematik från olika traditioner är inte unikt för de neuropsykiatriska diagnoserna. Alla patienter som haft kontakt med flera olika läkare eller psykologer vet att dessa kan ställa flera olika diagnoser på samma symtombild. Någon ser affektiva sjukdomar, en annan trauma, någon ser personlighet och någon ser psykosocial problematik. Det kan vara väldigt förvirrande att vara patient. Det som gör neuropsykiatri unikt är att diagnoserna anses vara så väl utredda att de är säkra, samtidigt som de är livslånga. (En enkel och smidig lösning på problemet är naturligtvis att ta bort denna idé om diagnosens säkerhet och jämställa neuropsykiatrin med resten av de psykiatriska diagnoserna)
Vi landar alltså i att mellan 0-30% av befolkningen kan få en ADHD-diagnos beroende på vem som gör utredningen – inte beroende på vilka symtom och vilken livshistoria patienten har. Detta är en grav diagnostisk osäkerhet- inte minst med tanke på att de läkemedel vi ger har allvarliga biverkningar.
Det här går inte helt att förändra på kliniknivå utan måste ändras på samhällsnivå. Det finns vissa negativa effekter av att få diagnos och det finns vissa positiva effekter av att få diagnos. Om vi hittar på diagnoser med så osäker utredning och börjar koppla fördelar till att ha diagnos så skapar vi just det problem vi har idag.
